O pioderma gangrenoso (PG) é dermatose inflamatória neutrofílica causada pela desregulação dos componentes da imunidade inata e adaptativa em indivíduos geneticamente predispostos.1 Na América Latina, reconhecer o PG torna‐se mais desafiador, uma vez que infecções da pele e tecidos moles frequentemente simulam essa dermatose.2 Este relato descreve um caso de PG com diagnóstico histopatológico prévio sugestivo de leishmaniose cutânea.
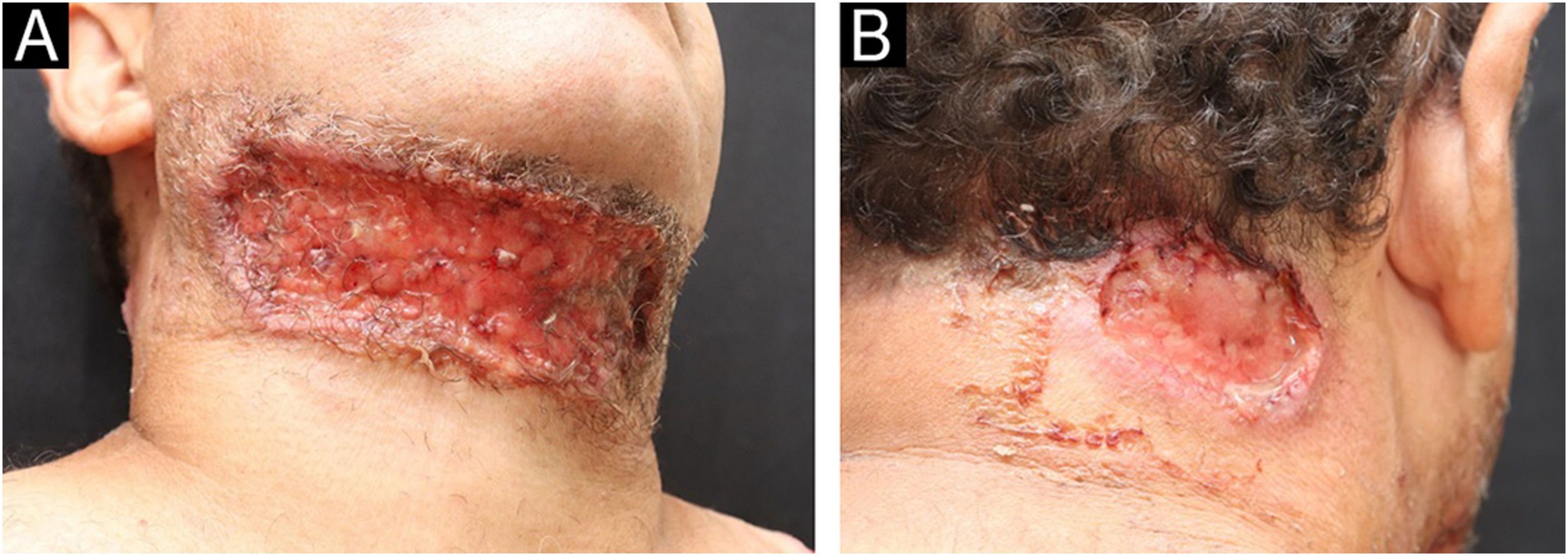
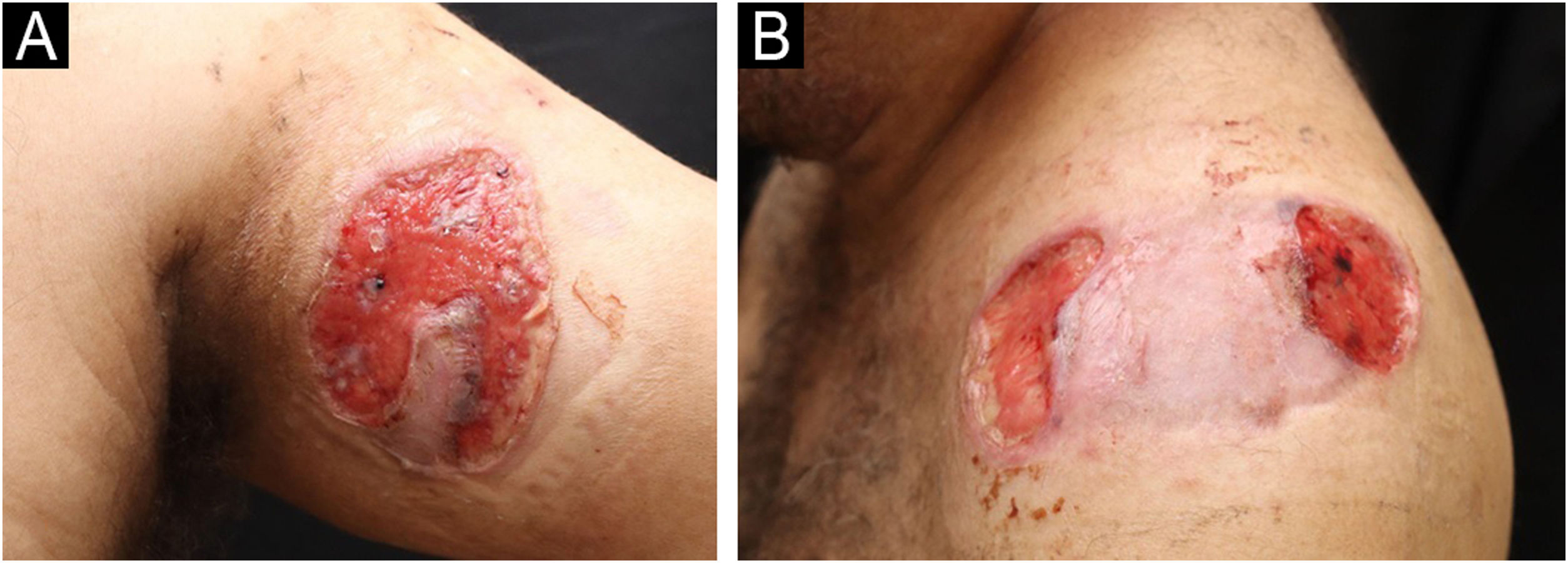
Paciente do sexo masculino, 49 anos, procedente do Rio de Janeiro, com história de úlceras cutâneas havia um ano. As lesões iniciaram como pústulas localizadas no ombro esquerdo e na região cervical, que rapidamente evoluíram para úlceras dolorosas, com exsudação purulenta, acometendo múltiplas áreas do tegumento (figs. 1 e 2). Foram relatados astenia, poliartralgia e edema de membros superiores. O paciente apresentava história de fístula anal precedente às manifestações cutâneas, além de diarreia crônica. O exame histopatológico da origem sugeriu diagnóstico de leishmaniose, ocasião em que foram realizados dois ciclos de tratamento com antimoniato de meglumina, com recidiva das lesões. Nova tentativa terapêutica com miltefosina resultou em piora do quadro clínico.
Novo exame anatomopatológico foi realizado, evidenciando infiltrado inflamatório predominantemente neutrofílico, perivascular e perianexial inespecífico. Pesquisa de fungos (Grocott) e micobactérias (Fite‐Faraco e Ziehl‐Neelsen) resultou negativa. Estudo imuno‐histoquímico para Leishmania spp. Resultou negativo. Sorologias, contra‐imunoeletroforese para fungos e autoanticorpos resultaram negativas.
Considerando o exame anatomopatológico sugestivo de dermatose neutrofílica, o quadro clínico de úlceras dolorosas, provável doença inflamatória intestinal (DII) e exames complementares sem evidência de infecção, estabeleceu‐se o diagnóstico de PG.
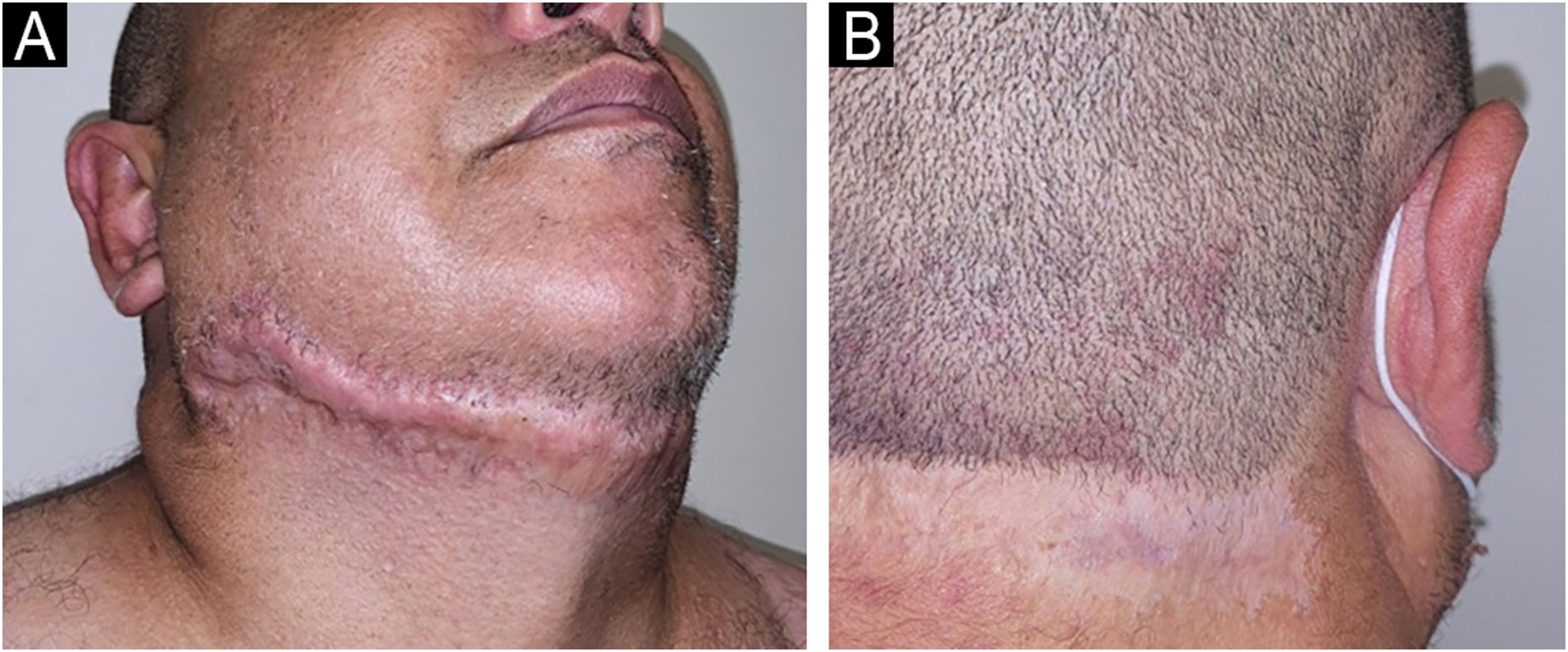
O paciente apresentou boa resposta à associação de prednisona 1mg/kg/dia e doxiciclina 100mg/dia, porém com recidiva na tentativa de desmame do corticoide. Após confirmação do diagnóstico de doença de Crohn, foi iniciado infliximabe 5mg/kg a cada oito semanas e, após seis meses, o paciente apresentou remissão completa das lesões cutâneas da região do ânus (fig. 3).
O PG ulcerativo é a forma clínica mais comum e a mais associada à DII na América Latina.2 As manifestações clínicas, os achados histológicos e os exames laboratoriais são pouco específicos e, no passado, o PG era considerado “diagnóstico de exclusão”.3,4 A fim de definir critérios diagnósticos, Maverakis et. al. postularam critérios maiores e menores para o diagnóstico de PG por meio de um consenso Delphi. De acordo com esses critérios, são necessários para o diagnóstico de PG um critério maior (biopsia da borda da úlcera demonstrando infiltrado neutrofílico) e ao menos quatro de oito critérios menores (exclusão de infecção; patergia; história de DII ou artrite inflamatória; história de pápula, pústula ou vesícula com evolução rápida para ulceração; eritema periférico, borda subminada e sensibilidade no local da ulceração; ulcerações múltiplas, pelo menos uma na parte anterior da perna; cicatriz cribriforme ou em “papel amassado” nos locais da úlcera cicatrizada; e diminuição do tamanho da úlcera dentro de um mês após o início da medicação imunossupressora).4
Descartar infecções é crucial para o diagnóstico do PG, uma vez que terapias imunossupressoras podem estar contraindicadas nessas situações. O desafio diagnóstico representado pelo caso está relacionado à epidemiologia do paciente e ao exame anatomopatológico prévio que descrevia presença de estruturas que poderiam corresponder a amastigotas ou neutrófilos degenerados.
Na forma cutânea da leishmaniose, são encontradas estruturas micrométricas correspondentes a amastigotas no interior de macrófagos. Nas lesões agudas, a ulceração é frequente e a derme tipicamente contém intenso infiltrado inflamatório rico em histiócitos, linfócitos e plasmócitos, mas pobre em neutrófilos e eosinófilos, podendo apresentar focos de necrose dérmica.5
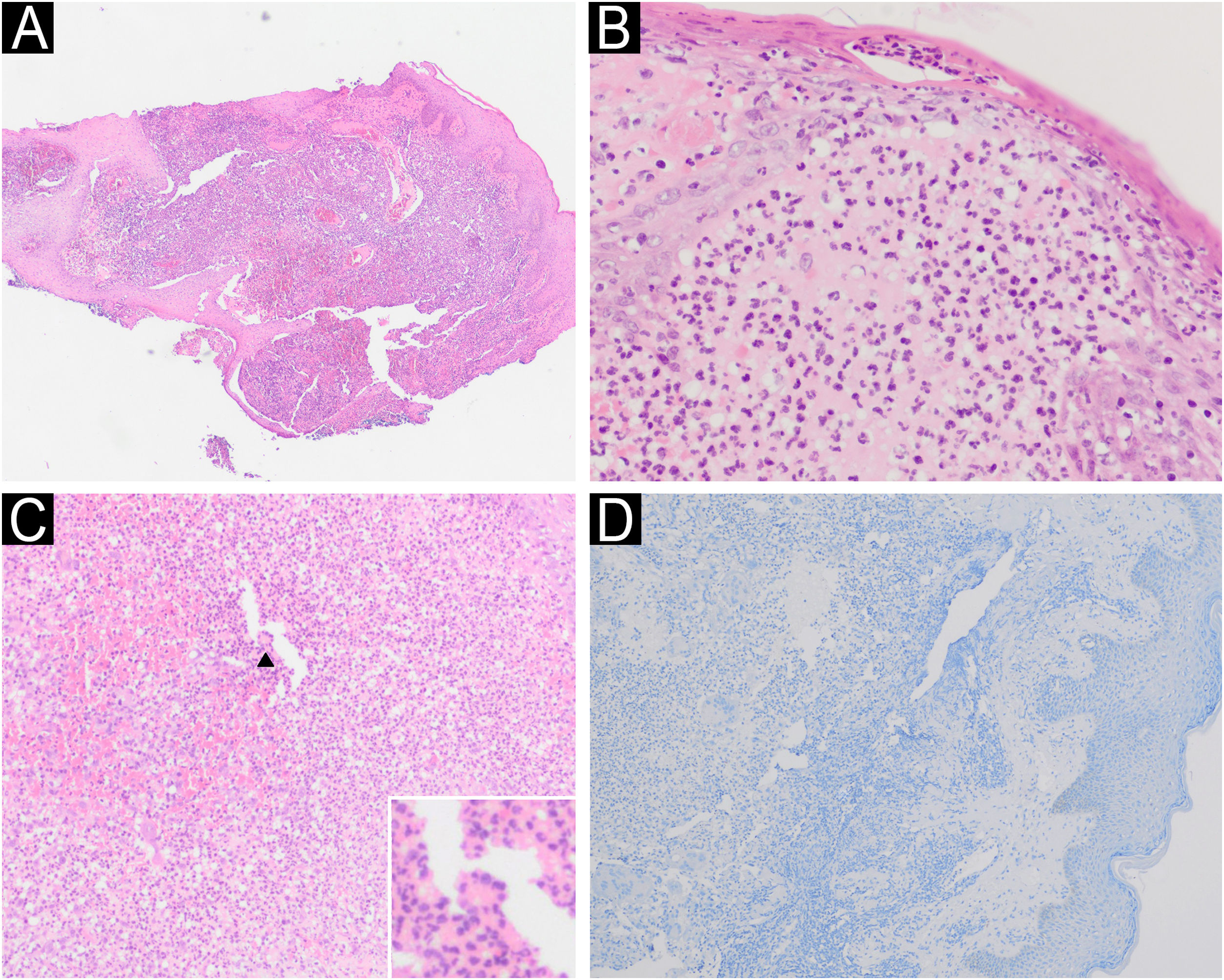
O PG exibe variação histomorfológica dependendo da localização e da cronologia da lesão. De modo geral, as lesões se manifestam como processos ulcerativos não específicos, com formação de abscessos neutrofílicos. Vasculite necrotizante aguda secundária pode ser observada e leucocitoclasia pode ocorrer. Células gigantes são observadas em pacientes com PG e doença de Crohn (fig. 4).5
(A) Fragmento de pele de borda de úlcera exibindo denso infiltrado inflamatório neutrofílico (Hematoxilina & eosina, 4×). (B) Pústula subcórnea e abscesso neutrofílico na derme papilar (Hematoxilina & eosina, 40×). (C) Infiltrado inflamatório neutrofílico (Hematoxilina & eosina, 20×), com detalhe para célula gigante multinucleada (seta). (D) Imuno‐histoquímica negativa para Leishmania spp.
Apesar da dúvida diagnóstica inicial, ao revisar o caso e considerando os critérios diagnósticos do consenso Delphi,4 o paciente em questão apresentava critérios suficientes para o diagnóstico de PG: achados histológicos (critério maior), ausência de infecção, DII em atividade, úlceras múltiplas e dolorosas com bordas subminadas e resposta clínica favorável à imunossupressão (critérios menores).
Destacamos com este caso a importância da correlação clínico‐patológica e da aplicação de critérios validados para o diagnóstico assertivo e precoce dos pacientes com PG.
Suporte financeiroNenhum.
Contribuição dos autoresAna Flávia Mundim Ramos: Redação do artigo ou revisão crítica do conteúdo intelectual importante; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura.
Cristiane Botelho Miranda Cárcano: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação da versão final do manuscrito.
Davi Carvalho Brito: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica da literatura.
Daniele Moraes Losada: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; aprovação da versão final do manuscrito.
Cristina Alessi: Participação efetiva na orientação da pesquisa; aprovação da versão final do manuscrito.
Bruno Augusto Alvares: Participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; participação efetiva na orientação da pesquisa; aprovação da versão final do manuscrito.
Como citar este artigo: Ramos AF, Cárcano CB, Brito DC, Losada DM, Rocha CA, Alvares BA. Multifocal pyoderma gangrenosum mimicking disseminated cutaneous leishmaniasis – a diagnostic challenge. An Bras Dermatol. 2025;100. https://doi.org/10.1016/j.abd.2024.04.013
Trabalho realizado no Hospital de Câncer de Barretos, Barretos, SP, Brasil.