A hanseníase ainda representa importante problema de saúde pública no Brasil. O tratamento precoce e adequado, na rede básica de saúde, é fundamental para reduzir danos e sequelas.
ObjetivoAnalisar o manejo terapêutico dos casos de hanseníase encaminhados para serviço de referência.
MétodosEstudo analítico retrospectivo com a utilização de registros de prontuários e do Sistema de Informação de Agravos de Notificação. Inclusão de pacientes com diagnóstico de hanseníase, encaminhados para um ambulatório especializado, entre 2016 e 2017, em Goiás. Considerou-se, como adequado, o tratamento efetuado na rede básica em consonância com as diretrizes do Ministério da Saúde.
ResultadosForam incluídos 225 pacientes com diagnóstico de hanseníase, dos quais 33,3% encaminhados por reações hansênicas, 27,1% por sequelas e 10,2% com suspeita de recidiva ou reinfecção. Quanto ao manejo, 123 casos (54,7%) foram considerados inadequados, 92 (40,9%) adequados, e 10 inconclusivos. Entre os 200 pacientes com a forma multibacilar, 39,5% tiveram manejo adequado. Em contrapartida, entre os 14 paucibacilares, 85,1% tiveram manejo adequado (χ2=11,43 e p < 0,001). Não houve diferença entre o percentual de manejo adequado, considerando as macrorregiões de Saúde (χ2=7,23; 4 graus de liberdade; p = 0,12).
Limitações do estudoUtilização de dados secundários, com registros de prontuários incompletos e falta de seguimento dos pacientes.
ConclusõesO estudo mostrou as principais dificuldades de manejo da hanseníase na atenção básica, com destaque para os quadros reacionais e as suspeitas de recidivas. Destaca‐se a necessidade de treinamentos e monitoramento em tempo hábil, para redução de danos.
A hanseníase é uma doença infectocontagiosa crônica, conhecida de longa data da humanidade. Caracteriza‐se pelo comprometimento predominantemente da pele e nervos periféricos, causado pelo bacilo Mycobacterium leprae, descoberto em 1873 por Amauer Hansen.1 Pode também apresentar acometimento ocular, articular, ganglionar, visceral e da medula óssea.2,3 A hanseníase ainda representa importante problema de saúde pública, sobretudo em decorrência das sequelas e deformidades estigmatizantes. É considerada uma doença negligenciada, fortemente associada a condições socioeconômicas desfavoráveis.4
Em 1991, a Organização Mundial de Saúde (OMS) aprovou uma resolução para “eliminar a hanseníase como um problema de saúde pública” até o ano de 2000; eliminação foi definida como a redução da prevalência para menos de 1 caso para 10.000 habitantes.5 Apesar da significativa redução da prevalência mundial da hanseníase, a queda da detecção de novos casos tem sido lenta, sobretudo em países em desenvolvimento, indicando persistência de transmissão e falhas no manejo clínico.6 Em 2012, a OMS estabeleceu como meta a “interrupção da transmissão global da hanseníase até 2020”. Entretanto, ainda existem muitos desafios a serem vencidos antes de se atingirem essas metas.7
Em 2018, três países reportaram mais de 10.000 novos casos: a Índia (120.334), o Brasil (28.660) e a Indonésia (17.017).8 Em conjunto, esses três países respondem por cerca de 81% dos novos casos detectados no mundo. No Brasil, após 13 anos em queda, o número de novos casos voltou a crescer em 2017, sobretudo na região Centro‐Oeste.9 Essa região também apresentou uma das maiores prevalências nacionais, chegando a 4,44 casos de hanseníase/10.000 habitantes.9
Com a descentralização administrativa e organizacional do Sistema Único de Saúde (SUS), os pacientes notificados com hanseníase devem ser acompanhados na unidade básica de saúde mais próxima de suas residências, a fim de que tenham mais fácil acesso à assistência à saúde e que se reduzam as chances de tratamento irregular ou abandono do mesmo.10 Essa descentralização deveria ser acompanhada de ações de qualificação dos profissionais da atenção básica por meio de educação permanente e cursos de especialização, ficando os centros de referência com o papel de conduzir os casos de difícil diagnóstico, complicações clínicas e reabilitação.11
Ainda existem muitos obstáculos para a implementação de ações de controle da hanseníase, dificultando o processo de descentralização dessas ações – por exemplo, a escassez de instrumentos de avaliação adequados (como a realização dos testes de sensibilidade, baciloscopia, biópsia de pele) e a dificuldade em analisar a rotina dos serviços de saúde.12,13 Até o presente, não identificamos nenhum estudo conduzido no Brasil que tenha avaliado dificuldades de manejo terapêutico de hanseníase, na atenção básica, em consonância com as diretrizes do Ministério da Saúde (MS). O presente trabalho tem por objetivo analisar a adequação do manejo terapêutico dos casos de hanseníase encaminhados para um serviço de referência na região Centro‐Oeste do Brasil.
MétodosEstudo analítico retrospectivo com a utilização de dados secundários. Foram avaliados os pacientes atendidos no ambulatório de hanseníase do Hospital das Clínicas no período de 1° de janeiro de 2016 a 30 de dezembro de 2017.
Foram incluídos os pacientes atendidos, em primeira consulta, para investigação diagnóstica de hanseníase ou para manejo de complicações, sequelas ou reações hansênicas, portando carta de encaminhamento de outro serviço de saúde pública, sem restrição de idade, sexo ou município de origem. Foram excluídos os pacientes com histórico de atendimento prévio por hanseníase no ambulatório de dermatologia do Hospital das Clínicas, pacientes cujos prontuários não constassem os tratamentos realizados para hanseníase, suas sequelas e reações hansênicas ou aqueles cujos dados não pudessem ser recuperados das fichas de notificação/investigação de hanseníase do Sistema de Informação de Agravos de Notificação (SINAN).
Os dados foram obtidos a partir dos registros de prontuários médicos dos pacientes, das cartas de encaminhamento ao ambulatório de referência e das fichas de notificação/investigação de hanseníase do SINAN (CID‐10 A30), disponibilizadas pela Secretaria de Estado da Saúde de Goiás. Quanto ao procedimento da coleta de dados, inicialmente o Serviço de Arquivo Médico do Hospital das Clínicas forneceu uma lista com a identificação nominal e o número de prontuário de todos os pacientes atendidos no ambulatório de hanseníase, no período do estudo. O pesquisador principal reviu os prontuários e identificou os casos que preenchiam os critérios de inclusão. Em etapa subsequente, procedeu‐se a vinculação manual do banco de dados SINAN, dos registros de prontuários e das cartas de encaminhamento. A vinculação foi realizada considerando o nome do paciente, a data de nascimento e o nome da mãe.
Os dados coletados foram registrados em um formulário padronizado e, posteriormente, digitados em uma planilha do Microsoft Excel® pelo pesquisador principal. As variáveis coletadas foram: identificação, sexo, idade, município de procedência, diagnóstico inicial, motivo do encaminhamento, tratamentos realizados no serviço de origem, grau de incapacidade física, manejo no ambulatório especializado e diagnóstico final.
Os municípios de procedência foram agrupados dentro das cinco macrorregiões de saúde do estado de Goiás, a saber: Nordeste, Centro‐Oeste, Centro‐Norte, Sudeste e Sudoeste.14
Os pacientes que estavam sendo conduzidos em consonância com o proposto pelo MS tiveram seu manejo considerado como adequado. São eles:15
Casos paucibacilares – Tratados com multidrogaterapia (MDT) com os medicamentos rifampicina e dapsona por 6 meses.
Casos multibacilares – Tratados com MDT com os medicamentos rifampicina, dapsona e clofazimina por 12 meses.
Reação hansênica tipo 1 – Tratada com corticosteroide (medicação de primeira linha)/esquemas terapêuticos preventivos (estrongiloidíase, diabetes, hipertensão e osteoporose); fármacos alternativos: azatioprina, ciclosporina, quando contraindicados os corticosteroides ou sem resposta aos mesmos.
Reação hansênica tipo 2 – Tratada com talidomida em doses variadas dependendo da gravidade da reação, podendo ser associada aos corticosteroides nos casos de eritema nodoso necrotizante, comprometimento de troncos nervosos (neurites), orquiepididimite, irite ou iridociclite, mãos e pés reacionais; mulheres em idade fértil e/ou gestantes – corticosteroides e/ou clofazimina (ou pentoxifilina). Nas mulheres em idade fértil, talidomida (desde que em uso de dois métodos contraceptivos, dos quais um de barreira).
Os pacientes tratados de modo diferente ao preconizado foram classificados como tratamento inadequado, e aqueles em que não foi possível recuperar os dados, inconclusivos.
Para a classificação, dos casos foi utilizada a classificação operacional: paucibacilar (PB) e multibacilar (MB), levando‐se em consideração a baciloscopia.16
Em relação aos critérios de diagnóstico de reação hansênica, considerou‐se o preconizado pelo MS, em que a reação tipo 1 caracteriza‐se por exacerbação de lesões prévias ou aparecimento de lesões novas, tornando as lesões edemaciadas e podendo ocorrer ulceração, enquanto os troncos nervosos podem aumentar de volume e tornar‐se dolorosos. Na reação do tipo 2, a manifestação clínica mais comum é o eritema nodoso hansênico, caracterizado pelo surgimento de nódulos eritematosos e dolorosos e espessamento dos nervos. Outras apresentações clínicas são o eritema nodoso necrotizante e o eritema multiforme.2 Dizemos que ocorre reação mista quando o paciente apresenta lesões características tanto dos estados reacionais tipo 1 quanto dos estados reacionais tipo 2, podendo essas lesões ocorrerem simultaneamente ou não.17
Para recidiva, foram considerados os casos de hanseníase, tratados regularmente com esquemas oficiais padronizados e corretamente indicados, que receberam alta por cura, e que voltaram a apresentar novos sinais e sintomas clínicos de doença infecciosa ativa e que não tiveram resposta ao tratamento antirreacional.16 Já a resistência medicamentosa ocorre quando o doente, mesmo em tratamento regular, não apresenta melhora clínica e laboratorialmente, e é confirmada por técnica de reação em cadeia da polimerase (PCR), atualmente feita por análise de sequenciamento pois o M. leprae não é cultivado in vitro.18
A análise estatística foi feita usando o programa Statistical Package for Social Sciences (SPSS Inc., Chicago, Illinois, EUA), v. 21. Variáveis contínuas foram descritas considerando valores mínimos e máximos e por medidas de tendência central e dispersão – média e desvio‐padrão (DP)). Variáveis categóricas foram apresentadas em valores absolutos e relativos (percentuais). Foi realizado teste Qui-quadrado para comparação de variáveis categóricas. Foram avaliados fatores potencialmente associados com o manejo inadequado. Nível de significância foi estabelecido como p < 0,05.
O projeto de pesquisa foi aprovado pelo Comitê de Ética em Pesquisa do Hospital das Clínicas (CAAE: 06122919.4.0000.5078).
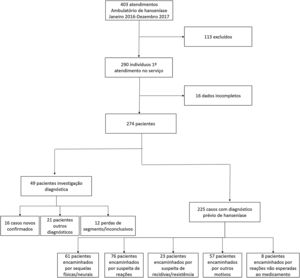
ResultadosNo período do estudo, 403 pacientes foram atendidos no ambulatório de hanseníase; desses, 290 eram pacientes de primeira consulta. No entanto, 16 foram excluídos por impossibilidade de avaliação das informações referentes aos dados clínicos, diagnósticos e de tratamento. A figura 1 apresenta o fluxograma da seleção e caracterização dos participantes quanto ao motivo do encaminhamento e os resultados da avaliação diagnóstica no ambulatório especializado.
Dos 274 pacientes incluídos, 163 eram do sexo masculino (59,5%). A idade dos pacientes variou de 2 a 84 anos, com média de 48,9 e DP de 15,9 anos. Sete pacientes com menos de 15 anos foram atendidos, dos quais três como casos suspeitos de hanseníase, um com reação hansênica tipo 2, um paciente para reavaliação pós‐tratamento pois mantinha mancha residual, outro para um laudo médico e um paciente de 11 anos foi encaminhado com suspeita de recidiva (inconclusivo por perda de seguimento). Os três casos suspeitos acabaram por não se confirmarem como hanseníase, recebendo os diagnósticos de dermatite atópica e pitiríase alba.
Em relação às macrorregiões de saúde, 31 pacientes (11,3%) foram encaminhados da região Nordeste, 52 (19%) da região Centro‐Norte, 112 (40,9%) da região Centro‐Oeste, 56 (20,4%) da região Centro‐Sudeste e 23 (8,4%) da região Sudoeste.
O principal motivo de encaminhamento dos pacientes foi reação hansênica tipo 2, com 52 pacientes (19%), seguido de caso suspeito sem diagnóstico, com 49 pacientes (17,9%). Dos indivíduos que foram encaminhados como casos suspeitos, 16 tiveram diagnóstico confirmado no ambulatório de hanseníase, com notificação imediata, e 12 tiveram perda de seguimento. Vinte e um pacientes apresentavam outros diagnósticos, a saber: amiloidose macular, doença de Dupuytren, eczemátide, esclerose sistêmica, farmacodermia, líquen simples crônico, pitiríase versicolor, pelagra, pré‐neoplasias/neoplasias cutâneas (tabela 1).
Diagnósticos finais dos casos encaminhados para diagnóstico de hanseníase no Ambulatório de Dermatologia do Hospital das Clínicas no período de janeiro 2016 a dezembro de 2017
| Diagnósticos finais | n (%) |
|---|---|
| Hanseníase | 16 (33%) |
| Perda de seguimento | 12 (24,5%) |
| Polineuropatia | 6 (12,2%) |
| Eczemátide | 5 (10,2%) |
| Pré‐neoplasias/neoplasias cutâneas | 3 (6,1%) |
| Amiloidose macular | 1 (2%) |
| Esclerose sistêmica | 1 (2%) |
| Farmacodermia | 1 (2%) |
| Líquen simples crônico | 1 (2%) |
| Pitiríase versicolor | 1 (2%) |
| Pelagra | 1 (2%) |
| Doença de Dupuytren | 1 (2%) |
| Total | 49 (100%) |
No total, 225 indivíduos tinham diagnóstico prévio de hanseníase. Desses, 210 (93,3%) foram classificados como MB, enquanto 14 (6,2%) como PB, e um caso não foi classificado. Trinta e dois pacientes (14,2%) apresentavam sequelas neurais, como perda das sensibilidades térmica, tátil e dolorosa, além de parestesias permanentes (grau 1 de incapacidade) e 29 (12,9%) sequelas físicas (grau 2 de incapacidade), como úlceras plantares, mão em garra, pé caído e reabsorção óssea. Vinte (8,9%) pacientes foram encaminhados por motivos diversos, como falta de talidomida na rede ou para tratamento de várias dermatoses como tinea corporis, pelagra, úlcera de estase, pitiríase versicolor; muitos desses pacientes já haviam recebido alta por cura da hanseníase. Oito indivíduos (3,5%) necessitavam de avaliação em decorrência de reação não esperada ao medicamento da poliquimioterapia, como farmacodermia.
Vinte e dois pacientes (9,8%) foram encaminhados por reação hansênica tipo 1. Dois pacientes apresentavam reação tipo 1 e 2. Sete pacientes (2,6%) foram encaminhados em decorrência de exame de baciloscopia positivo mesmo após o término do tratamento.
Para a classificação dos pacientes quanto à adequação do tratamento, foram excluídos aqueles encaminhados como caso suspeito e que dessa forma não haviam realizado nenhum tipo de tratamento, assim como os encaminhados para realização de biópsia e que ainda não tinham diagnóstico. Quanto ao manejo do tratamento, 225 pacientes tinham diagnóstico prévio de hanseníase, dos quais 92 (40,9%) foram classificados como adequados, 123 (54,7%) inadequados; para 10 (4,44%) pacientes não foi possível avaliar, e foram classificados como inconclusivos.
Entre os 200 indivíduos com forma MB que puderam ser avaliados quanto ao manejo do tratamento, 79 (39,5%) foram classificados como tendo recebido manejo adequado. Em contrapartida, 12 indivíduos (85,1%) PB, em um total de 14, tiveram manejo adequado – diferença estatisticamente significante (χ2 = 11,43 e p < 0,001). Um paciente não foi classificado na ficha de notificação.
A tabela 2 apresenta a distribuição dos casos avaliados quanto à adequação do tratamento, estratificados por macrorregiões de saúde do estado de Goiás. A comparação entre o percentual de casos classificados como manejo adequado versus manejo inadequado não mostrou diferença estatisticamente significativa entre as macrorregiões (χ2 = 7,23; 4 graus de liberdade; p = 0,12). Para essa análise foram excluídos os casos inconclusivos.
Classificação do manejo terapêutico dos pacientes com hanseníase encaminhados ao ambulatório especializado de dermatologia, estratificada por procedência do serviço de saúde de origem (macrorregiões de saúde do estado de Goiás)
| Macrorregiões | Manejo terapêutico | Total | ||
|---|---|---|---|---|
| Adequado, n (%) | Inadequado, n (%) | Inconclusivo, n (%) | ||
| Nordeste | 12 (42,9%) | 15 (53,6%) | 1 (3,6%) | 28 |
| Centro‐Norte | 24 (53,3%) | 19 (42,2%) | 2 (4,4%) | 45 |
| Centro‐Oeste | 27 (31,8%) | 54 (63,5%) | 4 (4,7%) | 85 |
| Sudeste | 21 (46,7%) | 21 (46,7) | 3 (6,7%) | 45 |
| Sudoeste | 8 (36,4%) | 14 (63,6%) | 0 | 22 |
| Total | 92 | 123 | 10 | 225 |
Ao analisarmos os encaminhamentos por reações hansênicas, observamos que no grupo encaminhado como reação hansênica tipo 1, 86,3% dos pacientes foram tratados de maneira inadequada, enquanto nos encaminhamentos por reação hansênica tipo 2 esse valor foi de 78,9% (tabela 3). A comparação entre o percentual de casos classificados como manejo adequado versus inadequado não mostrou diferença estatisticamente significativa entre os casos encaminhados por reações hansênicas tipo 1 e 2 (χ2 = 0,81; p = 0,37). Foram excluídos os casos inconclusivos e aqueles com reação tipo 1 e 2 concomitantes.
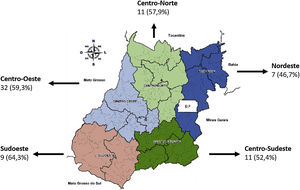
Ao agruparmos os pacientes nos principais motivos de manejo inadequado, observamos que 59,3% desses foram encaminhados em função do manejo inadequado das reações hansênicas, seguido pelo manejo inadequado das sequelas (físicas e neurais), 19,5% (tabela 4). Em relação ao manejo considerado inadequado de acordo com as macrorregiões de saúde do estado de Goiás, em todas predominaram manejo inadequado relacionado às reações hansênicas (fig. 2).
Agrupamento das causas de manejo inadequado
| Agrupamento | Manejo inadequado, n (%) |
|---|---|
| Manejo inadequado da reação | 70 (56,9%) |
| Manejo inadequado de sequelas | 24 (19,5%) |
| Erro de diagnóstico | 16 (13%) |
| Esquema substitutivo inadequado | 9 (7,3%) |
| Esquema padrão por tempo prolongado | 4 (3,3%) |
| Total | 123 (100%) |
Dos 206 pacientes cujos graus de incapacidade puderam ser obtidos pela ficha do SINAN, 116 (42,3%) tinham grau de incapacidade 0 ao diagnóstico, 55 pacientes (20,1%) grau 1 e 26 pacientes (9,5%) grau 2. Nove (3,3%) pacientes não foram avaliados quanto ao grau de incapacidade ao diagnóstico. Quando comparamos os graus de incapacidade ao diagnóstico e no ambulatório especializado, 13 pacientes inicialmente classificados como grau 0 foram considerados grau 2 de incapacidade no ambulatório de hanseníase do Hospital Universitário. Por outro lado, três pacientes que receberam a classificação de grau 2 no diagnóstico foram classificados como grau 0 no ambulatório de hanseníase do Hospital Universitário.
DiscussãoO presente estudo possibilitou identificar as principais dificuldades no manejo terapêutico dos pacientes com hanseníase, procedentes na rede básica de saúde, que foram atendidos em um serviço de referência em dermatologia do estado de Goiás. Em cerca de 60% dos casos foi evidenciado algum tipo de manejo terapêutico em desacordo com as diretrizes do MS. As reações hansênicas e as sequelas físicas e neurais foram os principais motivos para o encaminhamento ao ambulatório especializado. Observou‐se o predomínio de reações hansênicas tipo 2; aproximadamente 80% dos casos haviam sido conduzidos de modo divergente ao que é orientado pelo MS. Esse dado chama a atenção pelo risco de evolução da doença para incapacidades físicas (considerados indicadores de diagnóstico oportuno, uma vez que pacientes que apresentam graus 1 e 2 constituem evidência de diagnóstico tardio), estigma social e piora da qualidade de vida.19
Os quadros reacionais constituem intercorrências bastante frequentes, e são responsáveis por sofrimento e incapacidades permanentes.20–23 O diagnóstico e o manejo dos quadros reacionais é um desafio para os médicos, sobretudo os quadros reacionais tardios, após a alta medicamentosa. Diagnóstico precoce e manejo correto são fundamentais para prevenir danos e reduzir o abandono do tratamento.20 Destacamos que, no presente estudo, observamos percentual elevado de manejo inadequado das reações hansênica, em todas as macrorregiões do estado. Identificamos, também, alta porcentagem de pacientes encaminhados com sequelas físicas e neurais, procedentes de todas as macrorregiões de saúde de Goiás. A presença de sequelas indica diagnóstico tardio e/ou manejo inadequado da doença, sinalizando para a necessidade de serviços especializados para reabilitação em diferentes regiões do estado.20
A subdivisão de Goiás em macrorregiões de saúde mostrou que nas diferentes regiões a inadequação dos tratamentos realizados foi semelhante. Chama a atenção o fato de a região Centro‐Oeste englobar cidades como Goiânia e entorno, ou seja, locais onde o acesso à informação e métodos diagnósticos seriam mais acessíveis. Dessa maneira, evidencia‐se a necessidade de programas de treinamento dos profissionais da rede básica de saúde quanto ao correto diagnóstico e manejo desses pacientes.
Dentre os casos suspeitos de hanseníase encaminhados ao serviço especializado, cerca de 30% foram confirmados, sugerindo que o médico da atenção básica tem dificuldades na definição de caso. Outro dado que chama a atenção diz respeito aos erros nos diagnósticos – casos notificados como hanseníase foram excluídos no ambulatório de especialidades, ou mesmo reações foram tratadas como casos de recidiva. É sabido que, nos pacientes bacilíferos, a baciloscopia evidencia, nas fases iniciais do tratamento, a presença de bacilos bem corados e íntegros, enquanto a proporção de bacilos granulosos aumenta com a continuidade do tratamento.24 Além disso, a baciloscopia não se torna negativa imediatamente, mas demora cerca de um ano para diminuir de meio a um ponto no índice baciloscópico (IB).24 Ou seja, paciente com IB elevado (especialmente aqueles com IB inicial > 4+) não estará com o mesmo negativado no momento da alta da MDT.25 Apesar da pequena porcentagem, sete pacientes foram encaminhados por positividade da baciloscopia após o tratamento, apesar de sua negativação não ser critério de alta e demorar muitas vezes para acontecer.24
Uma paciente foi encaminhada por gestação em uso de MDT MB. O tratamento, nesses casos, consiste no protocolo padrão com uso de poliquimioterapia MP e, se for o caso, no uso de corticoides sistêmicos para controle das reações. Apesar de haver uma recomendação para restringir o uso desses fármacos no primeiro trimestre da gestação, os benefícios do tratamento superam o risco. A talidomida é contraindicada, uma vez que é teratogênica, podendo ser utilizada em idade fértil apenas se a mulher estiver em uso de dois métodos contraceptivos, dos quais um de barreira.26
Como manejos inadequados, conforme diretrizes do MS, encontramos pacientes em uso de prednisona por tempo muito prolongado, sem desmame e sem profilaxia para estrongiloidíase ou osteopenia/osteoporose. Alguns desses pacientes apresentavam fácies cushingoide, acne medicamentosa, dislipidemia, hipertensão, diabetes mellitus, estrias e catarata.15
O conhecimento em hanseníase na graduação médica é basicamente teórico, com poucos casos vistos pelos acadêmicos na prática. Desse modo, os profissionais da atenção básica muitas vezes sentem‐se inseguros no manejo do paciente com hanseníase, o que pode gerar atrasos no diagnóstico e iatrogenias.27,28
O presente estudo apresenta limitações – entre elas, aquelas inerentes aos estudos transversais com utilização de dados secundários. Dentre esses, podemos citar a ausência ou incompletude de dados nas fichas de encaminhamento e nos registros de prontuários e a falta de seguimento dos pacientes, o que impede a avaliação de desfechos clínicos. O estudo também não considerou o ano de diagnóstico e o tempo de tratamento prévio ao encaminhamento para o serviço especializado como variáveis potencialmente associadas com o manejo inadequado.
Apesar das limitações, o estudo evidenciou alto percentual de casos de hanseníase encaminhados para um ambulatório de referência que haviam sido manejados em desacordo com as diretrizes do MS, em todas as macrorregiões de saúde do estado.16 Ressaltamos, ainda, a escassez de estudos que avaliam a adequação do manejo terapêutico da hanseníase pelos médicos na atenção primária em outras regiões do país, o que pode subestimar a magnitude desse problema.
De modo geral, o atendimento presencial em nível terciário agrega obstáculos ao acesso, como dificuldades para o deslocamento intra e intermunicípios, custos e demora no agendamento de consultas. O treinamento e a supervisão das equipes da atenção básica são fundamentais para reduzir danos no manejo de pacientes com hanseníase. Nesse contexto, a aplicação de tecnologias de informação em saúde (telessaúde) possibilita ampliar o treinamento dos profissionais e aumentar a resolutividade do atendimento de hanseníase na atenção básica.
Diferentes estratégias de assistência e monitoramento à distância podem contribuir para que os pacientes com hanseníase sejam avaliados por dermatologistas em centros de referência, quando necessário, de maneira mais ágil e interativa, com redução de danos e sequelas.29,30
ConclusãoEm Goiás, as reações hansênicas e as sequelas físicas e neurais representaram cerca de 60% dos casos encaminhados da rede básica para um centro terciário de referência em hanseníase. Em uma parcela significativa dos casos, foi observada a adoção de condutas de manejo terapêutico em desacordo com as diretrizes preconizadas pelo MS. O estudo indica a necessidade de reforçar as estratégias de educação em saúde para profissionais da atenção básica, bem como agilizar a avaliação dos pacientes em centros terciários, não necessariamente de maneira presencial. O atendimento integral à pessoa acometida pela hanseníase tem por finalidade primordial não apenas a redução da carga de doença e de suas sequelas, mas também o diagnóstico correto, para evitar tratamentos desnecessários e a progressão da doença, levando a incapacidades físicas.
Os autores sugerem também a realização de estudos prospectivos para melhor avaliar o manejo terapêutico dos pacientes com hanseníase atendidos na rede básica, assim como a criação de serviços especializados para reabilitação nas diversas regiões do país, evitando danos e sequelas.
Suporte financeiroNenhum.
Contribuição dos autoresPétra Pereira de Sousa: Concepção e planejamento do estudo; coleta e análise de dados; revisão da literatura; redação do manuscrito.
Ana Lúcia Maroccolo de Sousa: Concepção e planejamento do estudo; participação na redação do manuscrito; aprovação da versão final.
Marília Dalva Turchi: Planejamento do estudo; análise estatística e interpretação de dados; participação na redação; revisão crítica do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Sousa PP, Sousa ALM, Turchi MD. Reviewing the therapeutic management of leprosy in primary care: demand case series referred to a University Hospital in the Midwest region of Brazil. An Bras Dermatol. 2021;96:301–8.
Trabalho realizado no Hospital das Clínicas, Universidade Federal de Goiás, Goiânia, GO, Brasil.