O Sarcoma de Kaposi (SK) é uma neoplasia angioproliferativa multifocal associada à infecção pelo herpesvírus humano tipo 8 (HHV8).1,2
Trinta e oito pacientes com SK comprovado por biópsia diagnosticados em nosso departamento entre 2010 e 2019 foram estudados retrospectivamente.
A média de idade dos pacientes era de 60,5 anos (variação de 35 a 84). A população era predominantemente do sexo masculino (n=33, 86,8%) e caucasiana (n=31, 81,6%).
O subtipo epidêmico (associado ao HIV) foi predominante (16 casos; 42,1%), seguido dos tipos clássico (n=12; 31,6%) e iatrogênico (n=10; 26,3%), sem casos endêmicos. A maioria dos pacientes (n=26; 68,4%) era imunocomprometida: 16 com infecção pelo HIV, sete pacientes transplantados e três por outras causas (principalmente corticoterapia crônica em altas doses). A maioria (62,5%) dos infectados pelo HIV tinha contagem de CD4 < 200 células/mm3 (valor médio de 113). O tempo médio desde o transplante até o aparecimento do SK foi de 11,9 meses (variação de 5 a 30).
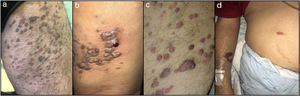
As lesões cutâneas elementares eram pápulas e/ou nódulos em 74% dos pacientes (n=13), placas em cinco e máculas/manchas em três (fig. 1). Quase todas (84%) eram violáceas. Cinquenta e dois por cento tinham doença paucilesional (< 10 lesões); oito pacientes apresentaram 10‐30 lesões, e oito apresentaram mais de 30; em cinco pacientes, esses dados não foram encontrados. As lesões localizavam‐se exclusivamente em membros inferiores em 59% (n = 19), seguidas pela área genital (n = 3), tronco (n = 2), extremidades superiores (n = 1) e face (n = 1); 12 pacientes tinham lesões cutâneas generalizadas. O envolvimento extracutâneo ocorreu em 37% dos pacientes (n = 14), a maioria dos quais (78%) era imunossuprimida, principalmente no contexto da doença HIV (82%). Especificamente, as membranas mucosas foram afetadas em 10 pacientes, e os linfonodos em cinco. O envolvimento visceral foi gastrintestinal em todos os casos (n = 4), e simultaneamente pulmonar em três. Sintomas estavam presentes em 12,5% (n = 4) dos casos.
Histopatologicamente, células fusiformes (92%), espaços em fenda (84%), hemácias extravasadas (89%) e infiltrado linfoplasmocítico (73%) foram encontrados em quase todos os casos. Glóbulos eosinofílicos intracelulares foram identificados em 34%. A imuno‐histoquímica para HHV8 foi positiva em todos os casos em que foi realizada (n = 14).
Uma abordagem expectante vigilante foi adotada em três casos. Quando apropriado, foi feita redução e/ou mudança (para inibidores de mTOR) da imunossupressão. Terapias locais foram realizadas em 12 pacientes: excisão cirúrgica em cinco, laser ablativo de dióxido de carbono (CO2) em três, crioterapia em dois e radioterapia em dois. Terapias sistêmicas foram necessárias como primeira linha na maioria dos casos (n = 25; 65,8%,): terapia antirretroviral (TARV) em 14 (56%), doxorrubicina lipossomal peguilada em oito (32%), bleomicina em dois (8%) e vinorelbina em um (4%). Quatorze pacientes (36,8%) necessitaram de terapias de segunda e/ou terceira linha, com abordagens locais (laser CO2, crioterapia, radioterapia, vinblastina intralesional) e/ou sistêmicas (doxorrubicina, bleomicina, vinorelbina, vinblastina, interferona alfa, paclitaxel) em combinações variáveis.
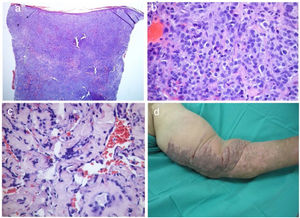
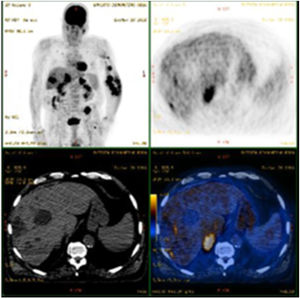
Resposta parcial e/ou completa foi obtida na maioria (65,8%) dos casos. Um terceiro caso desenvolveu complicações, principalmente leves (estase venosa e/ou linfedema). Entretanto, a transformação para a variante anaplásica ocorreu em um caso (fig. 2), e outro paciente foi posteriormente diagnosticado com linfoma não Hodgkin. Embora a mortalidade geral tenha sido de 36,8%, a mortalidade diretamente relacionada ao SK foi de apenas 8% (n = 3). Dois pacientes tinham SK clássico: um morreu aos 83 anos após a transformação para SK anaplásico, apesar de quatro ciclos de bleomicina; o outro morreu por progressão visceral da doença (acometimento gastrintestinal e pulmonar já presentes no momento do diagnóstico, evoluindo posteriormente com metástases hepáticas – fig. 3). O terceiro paciente era transplantado cardíaco e veio a óbito com metástases gastrintestinais e pulmonares do SK, mesmo após ajuste da imunossupressão e seis ciclos de vinorelbina.
Variante anaplásica do sarcoma de Kaposi. (A‐C), imagens histopatológicas; (D), imagens clínicas. Densa proliferação tumoral na derme (A, Hematoxilina & eosina, 40×), composta principalmente por células epitelioides com pleomorfismo e mitoses frequentes (B, Hematoxilina & eosina 400×). ©, Dissociação de feixes de colágeno por fendas vasculares revestidas por células endoteliais atípicas (Hematoxilina & eosina, 200×). (D), Grande placa violácea e infiltrada com áreas papilomatosas no membro superior esquerdo.
PET‐TC mostrando progressão do sarcoma de Kaposi com envolvimento metastático do fígado em um paciente com envolvimento gastrintestinal e pulmonar previamente conhecido. Esse paciente morreu posteriormente, apesar de vários tratamentos, incluindo doxorrubicina, alfa‐interferona, paclitaxel, vinorelbina e radioterapia.
Também foram comparados os grupos de pacientes imunocompetentes/SK clássico com os imunocomprometidos. Os resultados estão resumidos na tabela 1.
Comparação entre os grupos de pacientes imunocompetentes (SK clássico) e imunocomprometidos com SK
| Variável | SK clássico(n = 12) | SK associado com imunossupressão (n = 26) | p‐valor | Teste estatístico utilizado |
|---|---|---|---|---|
| Média da idade (anos) | 73,1 | 54,5 | p < 0,001 | Teste t de Student |
| Envolvimento extracutâneo | 3 | 11 | p = 0,472 | Teste de Qui‐quadrado |
| Mortalidade relacionada à doença | 2 | 1 | p = 0,229 | Teste de Qui‐quadrado |
SK, sarcoma de Kaposi.
Em nosso estudo, o SK foi quase sete vezes mais frequente em homens (6,6:1), que é uma proporção maior do que a relatada na literatura (2‐5:1), pelo menos para a variante clássica; etnia e distribuição de idade foram semelhantes a outros relatos europeus.1,3,4
Um resultado potencialmente intrigante é a porcentagem relativamente alta de casos epidêmicos em comparação com o SK clássico, que se espera que predomine em uma população europeia caucasiana como a do presente estudo. Isso é provavelmente explicado pelo fato de que a maioria de nossos pacientes com SK vir do departamento de doenças infecciosas. Além disso, o departamento tem uma consulta diferenciada para pacientes imunossuprimidos, o que explica ainda mais esse cenário específico.
As lesões cutâneas não diferiram do descrito na literatura. Pelo contrário, a porcentagem de envolvimento extracutâneo foi bastante elevada (37%), especialmente quando comparada com outros estudos recentes (15% em um estudo de centro único turco publicado em 2018; e 16,8% em um estudo retrospectivo de um hospital terciário em Barcelona, de 1987 a 2016, que incluiu muitos pacientes com doença HIV avançada na era pré‐TARV).3,4 Isso pode ser decorrente do maior número de pacientes imunossuprimidos na presente amostra (n = 26, vs. n = 10 SK clássico), particularmente HIV, que geralmente está associado a um maior envolvimento extracutâneo (como descrito na literatura e também observado no presente estudo).1,5
De acordo com os dados da literatura, o prognóstico do SK foi bom: resposta geral foi observada em 25 casos, estabilização da doença em dois e progressão em quatro. A mortalidade doença‐específica foi de 8%, mais próxima de outros estudos publicados (por exemplo, 6,5% em um estudo turco e 5,2% em um estudo espanhol).
Na comparação entre os grupos de pacientes imunocompetentes e imunocomprometidos, o segundo era significativamente mais jovem que o primeiro, o que está de acordo com a literatura.6 Como esperado, houve maior prevalência de envolvimento extracutâneo em pacientes imunocomprometidos, embora não tenha sido estatisticamente significativo (o que pode ser explicado pelo pequeno tamanho da amostra). Também não houve diferença estatística na mortalidade SK‐específica.
Que seja de nosso conhecimento, este é o maior estudo sobre SK na população portuguesa e o primeiro a nível dermatológico. As principais limitações do estudo são sua natureza retrospectiva e o tamanho da amostra relativamente pequeno.
Suporte financeiroNenhum.
Contribuição dos autoresJoana Cruz Matos Calvão da Silva: Aprovação da versão final do manuscrito; revisão crítica da literatura; obtenção, análise e interpretação de dados; participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica de casos estudados; revisão crítica do manuscrito; elaboração e redação do manuscrito; análise estatística; concepção e planejamento do estudo.
José Carlos Cardoso: Aprovação da versão final do manuscrito; obtenção, análise e interpretação de dados.
Ricardo Vieira: Participação efetiva na orientação da pesquisa; participação intelectual em conduta propedêutica e/ou terapêutica dos casos estudados; análise estatística; concepção e planejamento do estudo; aprovação da versão final do manuscrito.
Conflito de interessesNenhum.
Como citar este artigo: Calvão da Silva JCM, Cardoso JC, Vieira R. Kaposi's sarcoma: a single‐center experience on 38 patients. An Bras Dermatol. 2021;96:630–3.
Trabalho realizado no Departamento de Dermatologia, Hospital Universitário de Coimbra, Coimbra, Portugal.